膝関節疾患
変形性膝関節症
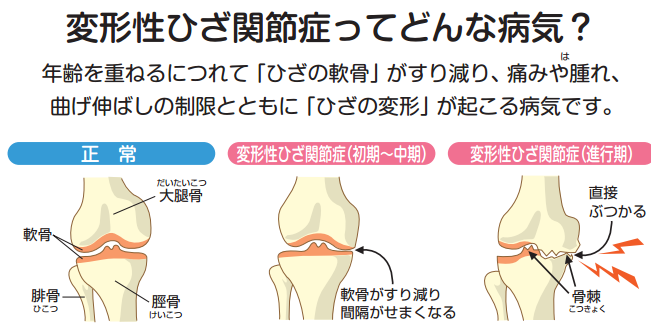
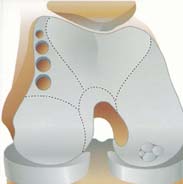
変形性関節症は軽く痛みがでてから5~10年の経過でゆっくり進行する病気です。軟骨は今の再生医学をしてもまだ完全な回復は望めない物質です。65歳以上の高齢者ではたとえ症状がなくてもX線では70%に変形性変化が見られます。痛みがたまに出ては自然にとれてしまう位でも軽度変形に多くは進んでいます。初期関節症から治療しないと10~15年で高度関節症になります。
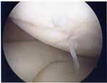
軟骨の浅い亀裂
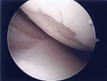
軟骨中度障害
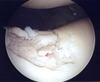
膝蓋骨面の中度軟骨障害

広範囲の軟骨障害
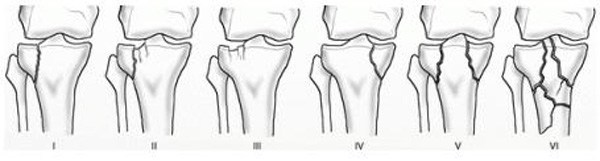
X線評価
立位X線で骨と骨の隙間(軟骨の厚さ)が正常5~6mm程度が1mm以下では高度変形と判断します。
| 正常/初期 | 軽度変形 | 中度変形 | 高度変形 |
| 5~6mm | 5~4mm | 4~2mm | 1mm以下 |
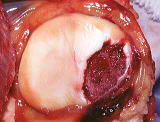
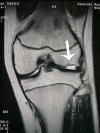
下記X線写真例は内側が骨と骨が接触し極めて高度の変形性膝関節症です。手術所見では内側の軟骨は消失し軟骨下骨が露呈(矢印)。外側はほぼ正常な軟骨です。
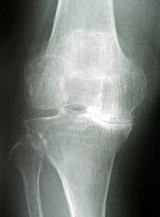
内側軟骨消失と硬化
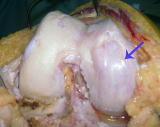
内側軟骨消失と硬化
1.保存治療
外来治療
1.標準的保存療法
① 内服薬・外用薬
② 物理電気治療
③ 理学療法士治療
④ トリガー注射
⑤ 体外衝撃波治療
⑥ ヒアルロン酸注射
2. 新しい保存療法
⑦ 多血小板血漿治療:PRP
⑧ アインプロス/脂肪幹細胞治療
3. 手術療法
⑨ 軟骨形成術
⑩ 高位脛骨骨切り術
⑪ 全人工膝関節置換術
⑫ 片側人工関節置換術
2.PRP治療
保存的治療の効果が少なくなった場合、人工関節などの手術治療が考慮されます。しかし、最近ではPRP治療などの再生医療により手術を回避または延期できる例が非常に多くなっています。
3.手術治療
軟骨形成術
軟骨手術は基本軽度から中程度関節症に適応になります。
①剥離/亀裂軟骨を電気焼却法で形成する方法。
②軟骨欠損/剥離部を形成し加えてdrillingを行い軟骨を回復させる方法で、Microfracture technique(Steadman 2003)、abrasion arthroplasty(Johnson 2001)などがあります。一般にデブリードマン手術と言われます。
③あまり大きくない部分的欠損には骨軟骨移植術を行います。
④軟骨手術後にはPRP治療が推奨されます。

高位脛骨骨切り術(HTO)
中~高度の内反変形例で50~60歳台の方に適応。脛骨近位部で骨切りし180-190度になったFTAを170度の外反位にして荷重を外側に移す手術です。10年で70-90%に成績が低下します(Aglietti 2003)。完全な骨癒合までに最低6週~2ヶ月程度かかり、経年的に徐々に効果が低下する傾向があるためUKAが発展した現在では価値は低下しています。
全人工関節手術(TKA)
高度変形では全人工関節が適応です。世界で使用され始めて50年になります。術後成績は10年で95-98%(Schroder 2001)、17年で92%(Gill 2001)と極めて安定した成績が報告されています。人工関節は30年持つ時代です。
片側人工関節手術(UKA)
内側半分のみ置換する人工関節です。10年で91-98%の安定した成績です(Pandit 2006)。全人工関節の成績は10年で95-98%と考えますとほぼ遜色ない成績になっています。傷が小さく1週間で松葉杖なしで歩いて帰れます。曲がりは正座か正座近くまで90%いきます。
骨軟骨移植術(Mosaicplasty)
膝関節荷重面でない場所から直径4-7mm程度の骨軟骨柱を採取し、欠損した軟骨部分に隙間なく移植する方法でMosaicplastyと呼ばれます(Hangody 2001)。通常40才以下の限局性の軟骨欠損で、面積が4㌢平方メートルまでの例に適応とされます。荷重は3-4週間後から許可します。時間がかかるため適応は非常に少ないです。
膝関節靱帯損傷
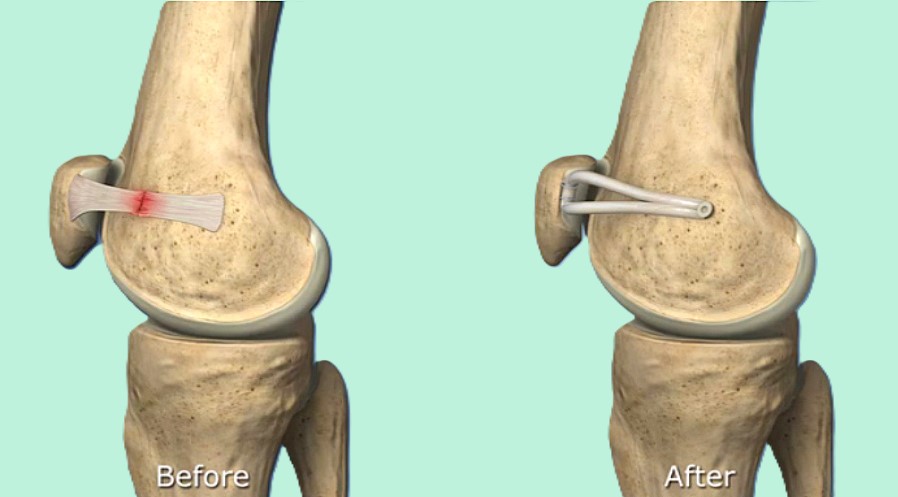
前十字靱帯損傷
前十字靭帯損傷(ACL: anterior cruciate ligament injury)は、膝関節内血腫があっても骨折所見などないため見逃されることが多い損傷です。
スポーツでの怪我による外傷が多く、とくにジャンプの着地時やテニスなどの捻り動作時にがくっと膝崩れするとともに発症します。その際にはバシッと音を感じることが多いようです。
当初の痛みは10-60分ほどで少し軽くなるため帰宅し様子みる方が多いのですが、徐々に関節内に血がたまり、6-12時間で痛みが極めて強くなり、翌日に来院されることが多くなります。
診断は膝前十字靱帯損傷の陳旧例では膝関節前方動揺性テストまたは回旋不安定テスト(Jerk test)は高率に出現しますが、急性期では痛みのためにテストが困難な例が多くなります。関節内血腫と受傷機転などから前十字靭帯損傷を疑ってMRI検査、関節鏡検査を行う必要があります。
治療は新鮮前十字靭帯損傷は一部を除き、ギプス固定では治癒しないこと、放置した場合3-5年で二次的半月板損傷、さらにそれ以上の年数で変形性関節症変化の合併率が高くなることから、45歳以下で活動性の高い方に手術的治療が薦められます。複合靭帯損傷や半月板損傷合併例は手術が第一に薦められます。
手術をしない場合は運動時には、膝靱帯サポーターを必ずつけるなどの注意が必要です。前十字靱帯不全の症状は軽く膝が抜けるくらいなので軽く考えがちですが、月に1度位でも繰り返していますと、次第に変形が進み、半月板損傷も合併しますので、運動時のサポーター着用など忘れないようにしてください。
しかし、数年はよくても、徐々に2次的障害が進むのは避けがたくなります。新鮮前十字靱帯損傷例に対する一次修復術(縫合術)の成績は一定しないため、一般にはあまり行われなくなりました。現在は前十字靭帯完全断裂の場合、50歳台以下の方であれば、前十字靱帯再建術で治療することが薦められます。
最新の治療では前十字靭帯部分損傷で不安定性高くなければPRP治療(動画)で良好な成績が発表されておりPRP治療も推奨の選択肢です。
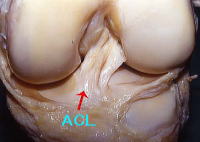
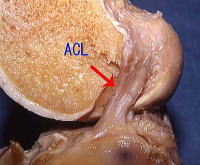
横からみたACL
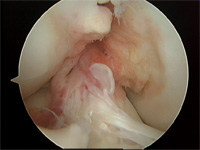
内側側副靱帯損傷
膝の内側の安定性に寄与する内側側副靭帯損傷(MCL: medial collateral ligament injury)は、膝の靭帯損傷でもっとも多い損傷です。
スポーツの怪我で膝の内側に痛みが出た場合、多くはこの靭帯損傷です。X線では所見ありません。膝内側の腫れと痛みと外反動揺性テストで診断できます。
1度損傷:靭帯内のわずかな損傷または出血、2度損傷:靱帯の部分断裂、3度損傷:完全断裂に分類されます。
1度損傷:膝靱帯装具で治療し4~6週間かかります。2度損傷:2~3週間のギプス固定の後膝靱帯装具に変更します。ギプス期間は腫れの程度、損傷の程度によります。治療には8~12週間かかります。3度損傷:3~4週間のギプス固定後膝靱帯装具を8週間装着します。
治療には12~16週間以上かかります。3度損傷の中でも高度の不安定性がある例や前十字靭帯損傷合併例、半月板損傷合併例では手術的治療が必要となります。陳旧例で高度の緩み例、半月板障害合併例では再建術が必要になります。2度以上の損傷は従来長期の治療がかかりましたが、新しいPRP治療により行い3-4週間で早期に相当の回復が期待できます。
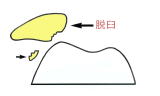
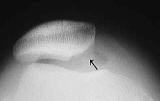
膝蓋骨脱臼
横浜整形外科クリニック野村医師は膝蓋骨脱臼に重要な内側膝蓋大腿(MPFL)靱帯を発見し解剖の教科書に書かれていなかったMPFL靱帯を1990年に世界で初めて発表しました。
その後膝蓋骨脱臼に対するMPFL再建術を開発し長年にわたり国内外で研究発表をしてきました。現在野村医師の研究したMPFL再建術は世界的に広く行われています。
膝蓋骨脱臼は軽い例から重度の例まで症例により大きな違いがあるため、安易に手術を行うと結果に大きな差が出てきます。従って術前に十分検討する必要性があります。
また初回脱臼後長い間経過すると軟骨障害がひどくなるため早めに手術する必要があります。本手術は野村医師の治療をお薦めします。
膝蓋骨脱臼の概説
横浜整形外科クリニック野村院長は30年以上にわたり膝蓋骨脱臼について研究してきました。
1990年に世界で最も早くに内側膝蓋大腿靱帯(medial patellofemoral ligament:MPFL)を発見し解剖学的研究を発表しました。MPFL再建術も世界で最初に報告しています。それ以来国内外で100以上の学会発表や和文英文論文を発表してきました。
1999年に『膝蓋骨脱臼における内側膝蓋大腿靱帯再建術損傷形態』によりSICOT国際学会賞を受賞しました。2000年以後世界的にMPFL再建術の研究が進み、2005年以後はMPFL再建術は世界の標準的手術となりました。
現在までに野村医師の膝蓋骨脱臼手術例は500例以上になり世界一です。野村医師は膝蓋骨脱臼における世界的権威です。
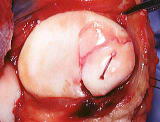
膝蓋骨脱臼治療の歴史
反復性膝蓋骨脱臼の治療は1950~1990年代まで、外側解離術・内側広筋前進術/内側縫縮術・脛骨粗面移行術が主な手術法(過去の手術)でした。
初回膝蓋骨脱臼の治療は関節内血腫を除去しギプスや副木固定を行うのが主体でした。しかし『どの損傷に固定が必要なのか』の基本的疑問さえ明確な答えがないまま治療が行われてきました。
ギプスの治療で十分であるとした過去の治療法が平均13年もの長期的研究(Maenpaa1997)により疑問が呈されました。初回膝蓋骨脱臼の保存的治療で満足できたのはわずかに33%のみでした。
長期的成績が多く報告されるようになり成績の不安定さとともに多くの問題がわかってきました。膝蓋骨脱臼の手術法が100種類以上もあることは裏を返せば、この疾患の本質がわからなかったことを示すものだったのです。
野村医師は日本および世界で最も早くの1990年にこの手術法を開発報告し、2000年頃より世界でこの手術法が急速に広まり、2005年からは世界の標準的手術となっています。
野村医師は世界で最も長期の報告も行い内側膝蓋大腿靱帯の安全性と有用性を立証しました。
世界的雑誌AJSMのSystematic review(Buckens 2010,AJSM)によると、MPFL再建術の2009年以前の世界の論文から信頼できる論文は12個のみでありその内野村医師は2000年に世界で最初に信頼できる論文を発表し12個の内3個の野村医師の論文が選ばれています。
野村医師は日本のほぼ全ての教科書の反復性膝蓋骨脱臼項目について執筆しており、世界的権威となっています。
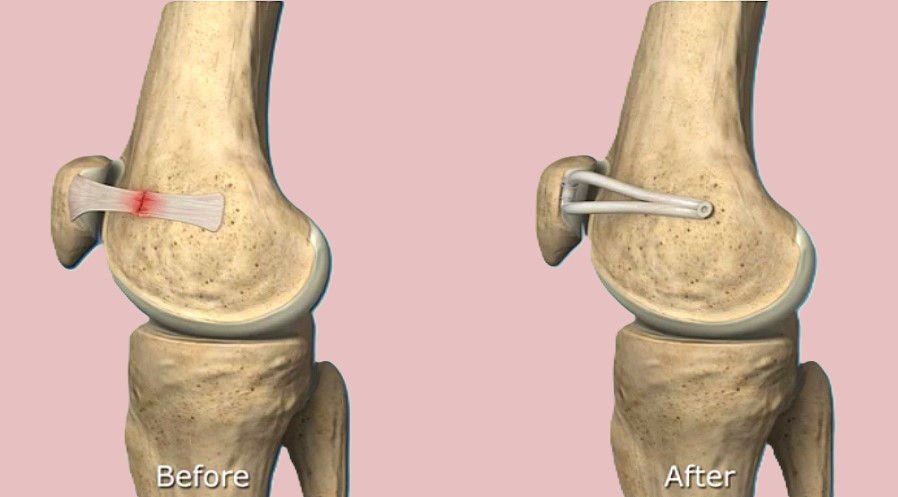
内側膝蓋大腿靱帯(MPFL)再建術
横浜整形外科野村院長は世界で最も早く膝蓋骨脱臼に対するMPFL再建術を開発し現在まで500例以上の手術を行ってきました。この数は世界トップクラスです。
再建材料として1997年まで人工靭帯法、1998年に自家腱法を開発しました。手術結果は世界的雑誌 The Knee、Arthroscopy、AJSMに4つ論文が掲載されました。採取する腱の半腱様筋腱や薄筋腱は採取しても運動機能に影響はありません。人工靱帯法でも組織学的に良好な靱帯が再生されることが判明しています。世界的雑誌AJSMのレビュー(Bucken 2010,AJSM)ではMPFL再建術の2009年以前の世界の論文から信頼できる論文は12個のみであり、その内野村医師は2000年に世界で最初に信頼できる論文を発表したと記載されています。12個の内3個の野村医師の論文が選ばれています。
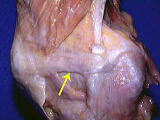
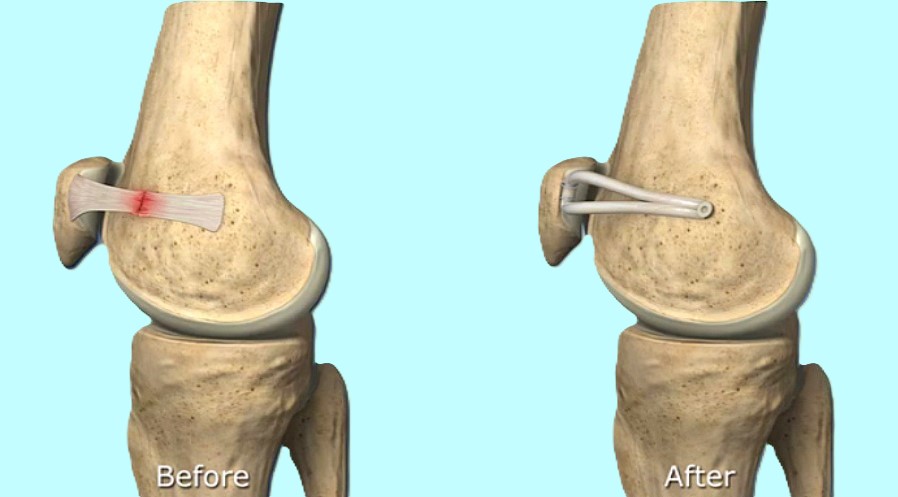
2022年最新手術法開発
術後スケジュールは手術2~4日目に杖なしで退院・術後リハビリ通院不要・ランニング2ヶ月~、スポーツ3ヶ月~。世界で最も早いリハビリを達成。
膝蓋骨脱臼の進行や軟骨障害
膝蓋骨脱臼で初回脱臼後10年以上になると、脱臼力も強くなり軟骨の障害例が多くなります。軟骨障害が進むと元通りに回復させることは難しく脱臼は治っても軟骨の痛みが残りますので早めに手術を受けて下さい。初回の脱臼の平均は14~18歳頃ですので手術せずに30歳代になるとこのような状態になります。
特発性骨壊死
大腿骨内顆骨壊死
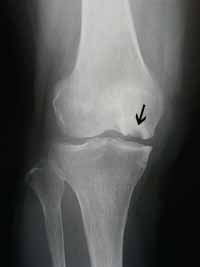
特発性膝骨壊死(idiopathic osteonecrosis)は原因不明(特発性)に膝の骨部分に壊死が生じ骨が荷重により陥没する疾患です。Ahlbackが1968年に提唱した疾患です。
膠原病などでステロイド投与によって起こる骨壊死はステロイド性骨壊死と呼びます。特発性骨壊死は大腿骨内側顆中央部に好発し、50歳以上の中年女性に多く見られます。女性は男性の3倍の頻度あります(Patel 1998)。
原因は外傷性や血管性などが報告されてきましたがはっきりとはわかっていません。近年、軟骨下不全骨折または、それが進行した軟骨下骨折が原因であるという報告がなされています(Yamamoto 2000)。
症状は、通常の変形性関節症と似た所見を呈しますが、初期に夜間安静時に急性に疼痛が発症することもあります。初期にX線上明らかでない時期(stage 1)があり、『軽い変形ですのでじきに治ります』といわれることが多くあります。しかし、痛みが長引き、さらには骨壊死部が柔らかくなり、道路の陥没と同じように、関節面が陥没を始めると非常に痛みが強くなってきます。
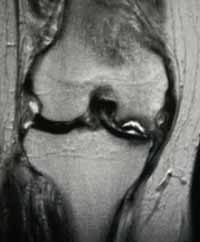
正確な診断はMRI検査によります。さらに希に脛骨顆部にも起きます(Lotke 2004)。脛骨骨壊死も中年の女性に多く発生し、内側顆がほとんどで、時に外側顆、あるいは両顆にも起きます。膝蓋骨骨壊死はさらに希でわずか7つの報告があるのみです。ステロイド性やSLE合併が大半です(Baumgarten 2001)。
診断
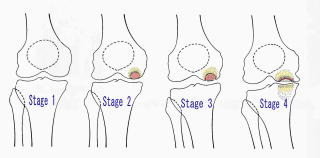
腰野のX線分類が有名です。
Stage 1 (発症期): X線上病的所見を認めない時期。
Stage 2 (吸収期): 半円形の骨透亮像(吸収像)や顆部がやや平坦化像を呈し骨壊死部が線維化しつつある時期
Stage 3 (完成期): 骨透亮像を骨硬化像(sclerotic halo)が囲み底部に石灰板が形成され陥没が進行している時期
Stage 4 (変性期): 骨壊死部の陥没が進行して、明らかな変形性関節症となった時期
なかなか理解しがたい病気ですが、例えていいますと道路の下水道管が破裂して水が出てしまった状態に似ています。水道管の破裂が大きいと急な痛みが出ますが、徐々にですと変形性関節症と類似します。進行具合は出た水の量によると考えて下さい。出た水が少しですと陥没を起こさず治癒しやすくなりますが、水が多量に出ますと土が軟らかくなって時間が経つに従い、陥没していきます。
予後
X線で(正面像の最大横径)X(側面像の最大前後径)の積が300mm2以上は、確実に予後不良と診断されます。MRIでは周囲のedemaの範囲もひろってしまいますので、X線またはCTの結果で判断します。
治療
大腿骨内側顆骨壊死の80%以上の症例は悪化し、手術が必要となります。自然治癒したり、または骨壊死の進行しない例は20%程度しかありません。従って大腿骨内側顆骨壊死の進行を完全に予測することは難しいこと、その予後は決して良いとは言えないのが現状です。治療は、患者の年齢・病変の場所と病期・症状の程度・患者の活動レベルと希望・変形の程度などを総合して決定します(Patel 1998)。Stage 1.2では保存的治療が主体です。松葉杖の使用、鎮痛消炎剤、装具療法、大腿四頭筋訓練などで経過をもます。とくにstage1では変形性膝関節症として見逃されていることが多く、本症の疾患も考慮し、MRIなどで診断を確定することが必要がある。Stage 2は軟骨面はまだ陥没がみられませんが、骨が線維化し、柔らかくなっている時期で、壊死の範囲が小さいときは保存的治療で反応します。しかし、壊死の範囲が300mm2以上であれば、確実に悪化していきます。保存的治療に反応しない場合や、壊死面積が大きい場合は高位脛骨骨切り術が適応となります。この場合、壊死部の修復が期待できないと判断された場合は、骨軟骨移植術を併用します。Stage 3,4では保存的治療に反応しにくくなります。高位脛骨骨切り術や人工膝関節置換術を考慮します脛骨内側顆骨壊死では、進行はそれほど加速的でないとうい報告がある一方、近年は多くのケースで変形性関節症をきたすため、早期診断早期の治療を勧める報告が多くなっています。とくに進行が早いため早期のdrilling手術が勧める報告もあります。進行すれば人工関節や高位脛骨骨切り術が必要となります。我々の経験ではこの疾患の不確定さが実感されております。小さい範囲の骨壊死でも大きく陥没する症例もあります。同じ大腿骨内顆発生例でも前方よりに発生する場合、後方寄りに発生する場合などケースにより同じ症例はありません。同じ大きさの骨壊死でも発生場所にも大きく影響されます。多数の経験から教科書通りにならないケースが非常に多く、慎重に経過を観察することがもっとも大事な点であると言えます。
離断性骨軟骨炎
離断性骨軟骨炎(Osteochondritis dissecans;OCD)は関節軟骨が下層の骨(軟骨下骨)から薄い骨片を伴って剥がれる疾患で、比較的稀です。骨軟骨炎という名称がこの病気を理解しにくいものにしています。骨軟骨剥離症と言ったほうがわかりやすいかもしれません。成長期の骨軟骨結合力の弱い時期、または先天的あるいは後天的な骨軟骨結合力の低下の状態で、繰り返しの小外傷がもっともと考えられています。先天性要因も考えられるのは20%に両側発生があるからです。Cetik (Cetik 2005)はその中でもさらに希な大腿骨外顆の両側発生例を報告しています。。また希に家族発生例も見られます(Kozlowski 1985)。好発年齢は10歳代で、成長期の男子のスポーツ選手に多くみられます。男性は女性の2倍の発生率です(Robertson 2003)。全身的には、肘関節(上腕骨小頭)、膝関節、足関節(距骨滑車)、股関節の順で多く見られます。肘は野球肘(野球障害)の代表的疾患の1つとなっています。
診断
離断性骨軟骨炎は骨軟骨片の可動性により症状は大きく変化します(Kocher 2006)。初期のBruckl分類のstage IやIIでは骨軟骨片はまだ比較的安定しており、症状は軽く運動時の疼痛や運動後の鈍痛を訴えます。stage III、IVでは骨軟骨片が動くために周囲の骨が硬化します。この時期では比較的軽い症状のこともありますが、stage I,IIに比し、運動時の疼痛が増強したりや日常生活動作での痛みが生じやすくなります。stage Vで遊離体になると膝がひっかるなどの陥頓症状が加わってきます。剥離骨軟骨片の骨部分はわずかですので、X線でははっきりわからないことも多く、MRIで初めてわかることもあります。重要なことは離断しつつある軟骨骨片が不安定であるかないかを検討することです。従ってこの診断にはMRIが重要となります(De Smet 1990)。
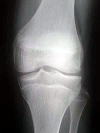
Bruckl分類
離断性骨軟骨炎の病期は関節面に繰り返しかかるせん断力が軟骨と下の骨(軟骨下骨)の間で、剥離骨折を生じ(I,II)、さらに悪化するとその周囲が壊死をきたし(III,IV)、ついには軟骨がわずかな軟骨下骨をつけて剥離(V)へと進みます。したがってX線もその段階を示唆するBrucklの分類が有名です。
Brucklの分類 Stage I:X線で異常なし Stage II:病巣部の骨透亮像 Stage III:病巣周辺に骨硬化像
Stage IV:病巣の硬化像と不安定性の進行 Stage V:遊離体
発生部位
Aichroth (Aichroth 1971)の分類が有名です。大腿骨内側顆の発生が85%、大腿骨外側顆が15%です。
外側顆のinfero-central typeは円板状半月断裂(右上のX線・MRI)やその手術後に合併しやすいタイプです。外側顆前方(Anterior type)の膝蓋大腿関節面の罹患は極めて稀です。比較的希な膝蓋大腿膝蓋関節(Desai 1987、Schwarz 1988、Peters 2000)や、極めて希な脛骨顆部(Towbin 1982)の離断性骨軟骨炎があります。
Peters(Peters 2000)の報告では、膝蓋大腿関節のOCD37膝中では膝蓋骨側24膝、大腿骨側13膝(内側は2膝)に見られ52%が成長終了前で、男性に多かったと述べています。
治療
離断性骨軟骨炎の治療は骨軟骨片が安定か不安定かによって根本的に異なります。従って早期診断が重要となります(Kocher 2006)。
また、年齢すなわち成長終了前か後、荷重面か否か、大きさ、骨軟骨片の安定性などによって判断します(Robertson 2003)。成長終了前は終了後に比し、直りやすい傾向があります(Jurgensen 2002)。荷重面では大きさにもよりますが、進行しやすい傾向があります。成長終了前のStage I、II、IIIは比較的保存的治療により治癒が期待できます。
まず数週間から数ヶ月の運動制限と可能なら荷重制限を行います。ときに膝の固定も行うこともあります。Stage III, IVになるに従って治癒しにくくなり、手術の必要性が高くなります。
いずれの病期でも、症状の改善が得られなかったり、X線的にも進行するようなら、やはり手術治療が選択されることになります。Stage II、IIIで骨軟骨片が安定しているときは、病巣部の穿孔術(ドリリング)をします。
Stage IIIやIVで骨軟骨片が不安定なときは骨釘や吸収性ピンで固定します。より生着を高めるために分離部を新鮮化する場合もあります。
Stage Vではとくに荷重面では遊離体の再接着術、あるいは骨軟骨移植術が行われます。荷重面では長径10-15mm以上の軟骨欠損は将来の変形性変化の発生が高率になりますので、どんな方法でも十分な軟骨面の再建が必要となります。
また成長終了後では、治癒率の低下がみられ、比較的早期に関節鏡などの検査もすすめることもあります。
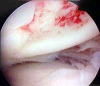
大腿骨外側顆に 大きな軟骨欠損

外側顆に20x15mm 大の軟骨欠損
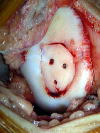
遊離軟骨片を 吸収性ピンで固定
Kocher(Kocher 2006)のReviewを述べます。早期の診断と骨軟骨片の安定性が重要です。大人では不安定な病変になりやすく、若年者では典型的には安定しており、スポーツの中止などの保存的治療で治癒する可能性が高くなります。付加的な固定、荷重制限、非負荷装具の価値は確立されていません。保存的治療で治癒しない安定したOCDで、骨格的に未成熟の患者では、病変の進行する前に治癒を促進する関節鏡視下drillingを考慮します。不安定な骨軟骨病変を有する骨格的に未成熟な患者、および大人のOCDのほとんどでは、固定や骨軟骨移植を必要とします。不安定なOCDは固定後治癒しますが、長期の予後は不明です。完全な遊離体では固定するのは難しく、治癒不良です。また、荷重面の大きな骨軟骨片の剥離の結果は不良であります。骨格的に未成熟な患者での骨軟骨移植術の長期成績はまだ不明です。22膝、平均33年の追跡調査では、成長終了前に診断されたOCD例で、32%が中程度か高度の変形性関節症になっており、優良の結果は半分しかなく、大きなOCD骨片では確実に良好な軟骨面の回復が重要であると指摘されています(Twyman 1991)。
脛骨近位端骨折
交通事故や高所からの転落またはスポーツ外傷によりよく見られる骨折です。脛骨のもっとも上端部(膝関節のすぐ下側)の外側部を外顆、内側部を内顆と呼びます。
脛骨顆部骨折は外側(外顆)に多く、骨折形態として陥没骨折となりやすく膝関節の軟骨を損傷するため、後遺障害が残りやすく、また短期間で出なくても5~10年後に変形性関節症変化を来しやすいため慎重な治療が求められます。
初診のレントゲンで見えない骨折も多くMRIで始めて診断つくこともありますので注意が必要です。
診断
単純X線で発見しにくいものもあります。膝関節血腫を来した場合はこの種の骨折も疑う必要があります。X線検査での診断が困難で、MRI検査で初めて見つかる場合もあります。骨折タイプとして、単純な陥没骨折、陥没に加えて骨片が転位するもの、陥没はなく骨折片の転位のみ、などに分類されます。
治療
関節面の正確な整復が重要です。関節面の段差が8-10mmの例では一般に保存的治療が行われますが、5mm前後でも正確な整復が20年後の変形性膝関節症を防ぐためと、他の損傷を合併することも多いため、関節鏡検査の上手術をお薦めします。
1.陥没骨折:これは道路の陥没と似ています。陥没を戻したあとに空洞ができてしまいます。手術方法は陥没部の真下側に穴をあけ、棒で関節面を整復し、できた空洞に自分の腸骨や人工骨で埋めます。ときにねじを用います。
2.陥没骨折+骨折片転位:上述のテクニックで関節面を戻すとともに骨折片をねじまたはプレートで整復します。このタイプは関節面の壊れ方がひどくなるため後遺障害を残しやすいため、いっそう正確な整復が必要です。
3.内顆骨折:内顆の骨折はわずかなずれでも内反変形(O脚変形)をきたし、将来変形性関節症になりやすいので、手術的にしっかり固定する場合が多くなります。
予後
この骨折の治療期間は全荷重許可まで8-12週間を要します。また、この脛骨顆部骨折はきっちり治療しないと、短期的には症状がなくても、5-10年後に徐々に変形性関節症変化をきたして初めて後遺障害が出てくることもありますので注意深い治療が必要となります。