関節リウマチ専門治療
関節リウマチとは
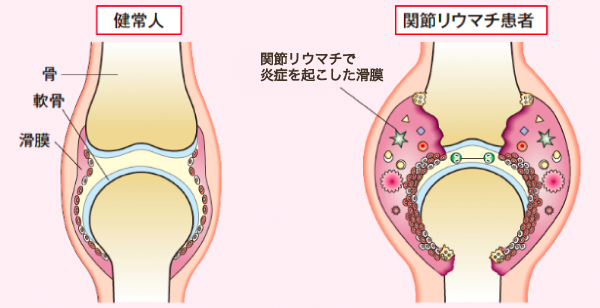
関節リウマチは原因不明の自己免疫疾患で関節以外に脊椎、腎臓、皮下組織などにも病巣が広がる全身性炎症性疾患です。
日本では有病率は0.6%(80~100万人)、男女比は1対4で20~60歳が好発年齢です。最近では60歳以上で発症する高齢発症リウマチが増えており男女比は1:2で男性の割合が増えます。リウマチは免疫の仕組みに異常が起こり関節に炎症が起きる疾患です。
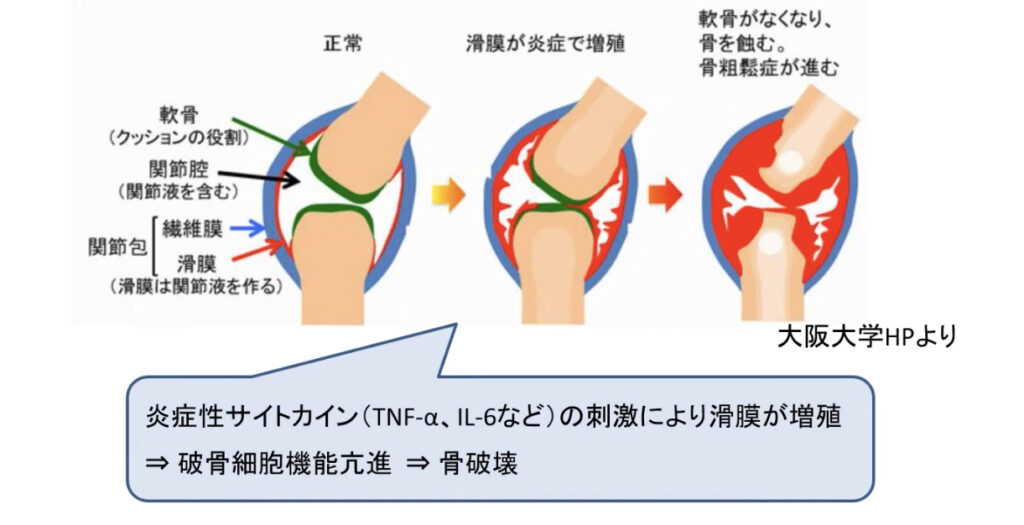
原因は遺伝が40%、環境因子が60%と言われています。環境因子とは感染、けが、妊娠、出産などがあります。免疫系が過剰に働くことにより関節内に炎症が起きて滑膜細胞が増殖し痛みや腫れを起こし軟骨や骨を破壊していきます。
病気の始まりは手指・足趾・手首・肘・膝・足首・股などの僅かな腫れや痛みで始まります。朝起きた時に手指が固い・動かしにくい症状は「朝のこわばり」といい、この時間が長いほど活動的と判断します。
関節リウマチの進行機序
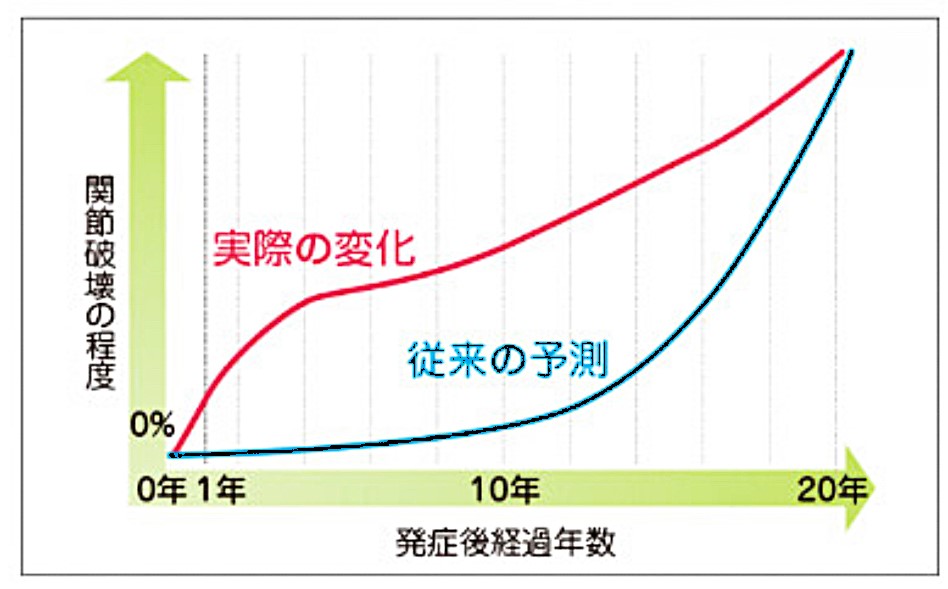
リウマチが進むと全身の関節に広がりうずくような痛みになります。治療しないと5年~20年で関節がこわれ人工関節や関節固定術などの手術が必要になります。
多くの関節が壊れて歩行もままらなくなり、全身的には脱力感、体重減少、食欲低下、胸水、肺線維症、涙や唾液が出にくくなるシェーグレン症候群などの症状が出るようになります。血管炎が起こり、心筋梗塞、肺炎、腸梗塞などをきたす悪性関節リウマチ(厚生省難病)に至ることもあります。
治療をしっかり継続しないと平均寿命は数十年短くなります。かつては高度変形・全身症状まで来すことが非常に多かったリウマチですが、2000年頃からメトトレキセート(MTX)が欧米に遅れること10年日本でも処方され始めてから治療成績が格段に向上しました。
その後注射剤の生物学的製剤、2013年から内服の分子標的型合成リウマチ薬(JAK阻害剤)が開発され治療成績がさらに改善しています。2000年の治療成績は寛解8%、軽症14%、中等症58%、重症20%でしたが、2018年には寛解56%、軽症21%、中等症21%、重症2%までに改善しています。
リウマチの手術
リウマチは原因不明の自己免疫疾患で関節以外に脊椎・腎臓・皮下組織などに広がる全身性炎症性疾患です。
遺伝的素因を背景として外的要因が加わって発症します。有病率は0.5%で全国で70-80万人がいると推定されてます。
男女比は1:4で、30~50歳の女性に多く発症します。最近では60歳以上で発症する高齢発症リウマチが増えています。
関節症状
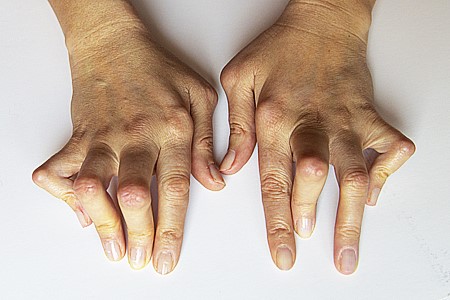
初期は炎症性滑膜炎による痛みと腫れです。進行すると滑膜炎が悪化しパンヌスを形成し軟骨を浸食し骨が破壊され変形性関節症が進みます。通常の変形性関節症と異なるのは関節全体が一様に破壊されてくるため強い変形を来しやすいのが特徴です。

手術治療
リウマチ治療はかつては全身の関節が壊れ変形がひどくなる例が多かったのですが、2000年以後新しい抗リウマチ薬、生物学的製剤などの開発により進行を抑えることが可能となりました。しかし、それでも希に関節破壊が時に進んでしまう例もあります。このような事態になった場合は整形外科的に手術的治療を検討することとなります。
滑膜切除術
リウマチの主病巣である滑膜を切除する手術である。その効果は2~3年ほどで、長期的には関節破壊の予防、リウマチ病変の進行遅延効果はありません。短期的に徐痛効果を期待する方法として行われます。しかし、近年生物学的製剤の導入により軽症例が増えて単関節のみ炎症が継続したり再発したりするケースがあり、このような例に滑膜切除術が見直されつつあります。
人工関節
人工関節の発達とともに、膝関節・股関節・肘関節については人工関節が主に行われます。人工関節の成績は非常にすばらしいものになっています。
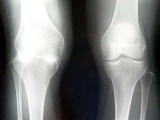
左側の右膝高度変形
左膝正常
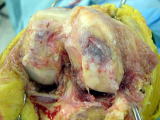
内外側ともに
高度変形
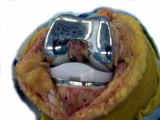
左症例に
人工関節手術
関節固定術
手関節/足関節では人工関節の長期治療成績は悪いため主に関節固定術が行われます。しかし、固定術は本来動く関節を固定してしまうため患者満足度が非常に低く現在この手術はほとんど行われていません。第1/2頸椎の亜脱臼を来し亜脱臼が10mmを超える場合は四肢麻痺の危険がありますので手術適応になります(環軸椎亜脱臼)。
関節形成術
関節を切除して変形を矯正する手術です。かつては多く多く行われましたが、今日、足趾の変形以外はほとんど行われません。母趾MP関節固定と第2~5趾MP関節の関節切除術の組合わせ手術が主です。
リウマチの検査
リウマチは診断が遅れれば遅れるほど難治性の炎症になります。最初の2年間が特に大切です。
当院では早期発見/早期治療を行った場合90%以上の方が痛みや腫れが非常に軽く安定した寛解・軽症状態を維持できています。リウマチは関節に起きる病気のため整形外科医を受診することが多く早い段階でリウマチを発見し治療を開始することがとても重要です。数日~数週間の軽い手指関節痛、軽い膝関節痛、軽い50肩様症状、軽い足関節痛でリウマチを発見出来ております。両膝の軽い関節痛で3年間色々な病院で診断できず当院で初めて見つかった例もあります。全ての関節痛でリウマチは紛れ込んでいることを常に考えておく必要があります。
数年治療が遅れると免疫の異常が強くなり治療に抵抗性になります。そのため軽い段階で見つけ治療を開始することが重要です。さらには関節注射やリハビリテーションを含めて総合的に治療できる整形外科医の役割が非常に高まっています。
関節リウマチの血液検査
1.リウマトイド因子
2.血沈
3.CRP
4.抗CCP抗体
5.MMP-3
関節リウマチの画像検査
1.X線検査
2.超音波検査
3.MRI検査
血液検査のリウマトイド因子(RF)はリウマチ患者の76%に陽性です。正常な人でも2~4%(特に60歳以上では10~20%)に陽性となります。
早期ではリウマトイド因子は陰性のこともあるため抗CCP抗体検査が重要です。抗CCP抗体の関節リウマチの感度は65~77%、特異度は90~96%。SLEでも10%に陽性。
抗CCP抗体が陽性であればほぼ100%リウマチです。血沈やCRPは炎症の程度を測ります。MMP-3は滑膜組織が分泌する物質で関節の炎症をより正確に反映し薬効の指標になります。活動性リウマチの80%に陽性です。リウマチでは補体は低下しませんがSLEでは低下します。抗CCP抗体強陽性の関節炎患者では直ちにMTXを投与することが薦められます。
血液検査でも陰性のリウマチが10%にあり陰性例では慎重な経過観察と積極的な治療トライも必要になります。画像検査のX線検査では関節裂隙狭小化や骨びらんなどのリウマチに特徴的な所見があります。しかしこれらは進行した状態で早期診断に有用ではありません。
当然このような状態になってしまっては進行しているということです。リウマチは早期診断が大切な訳で近年では超音波検査やMRI検査で滑膜炎の状態を診ることが重要になります。
特に超音波検査は簡便鋭敏でパワードプラ法(血流信号)による炎症シグナルのグレード分類が2017年に提唱されるようになりました。治療効果を診る上でも超音波検査は有用で、数ヶ月に1回超音波検査を行い炎症状態が安定しているか診ることが重要です。
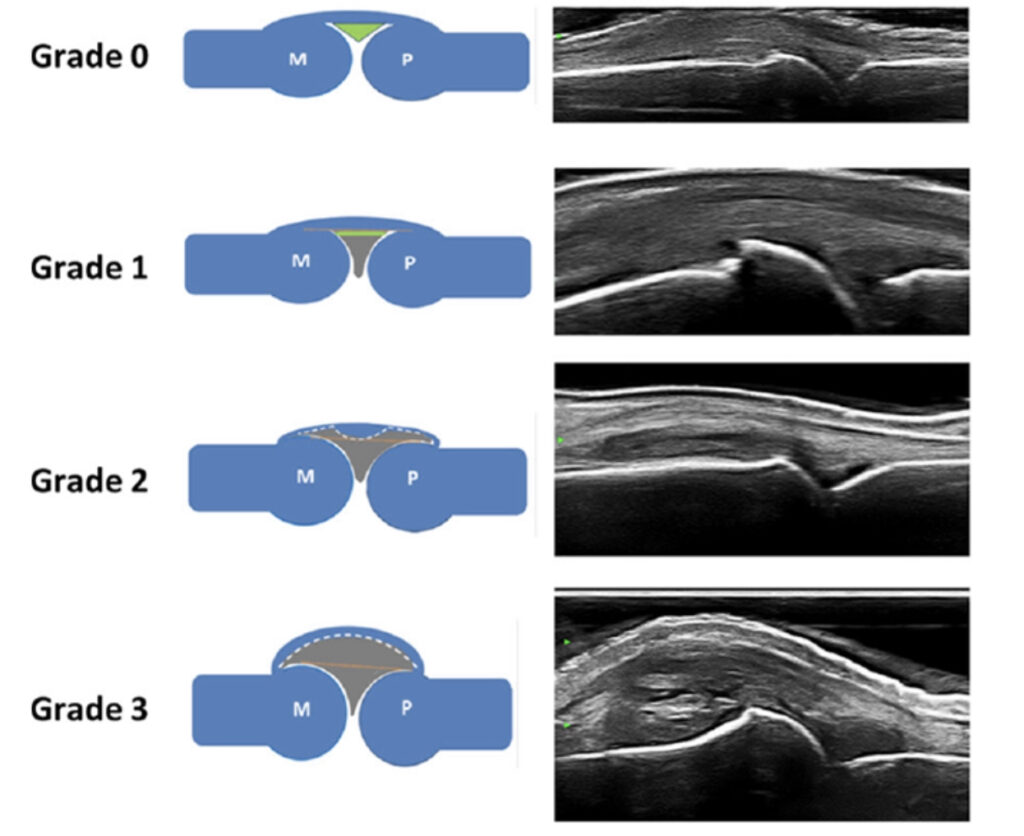
(2017年)
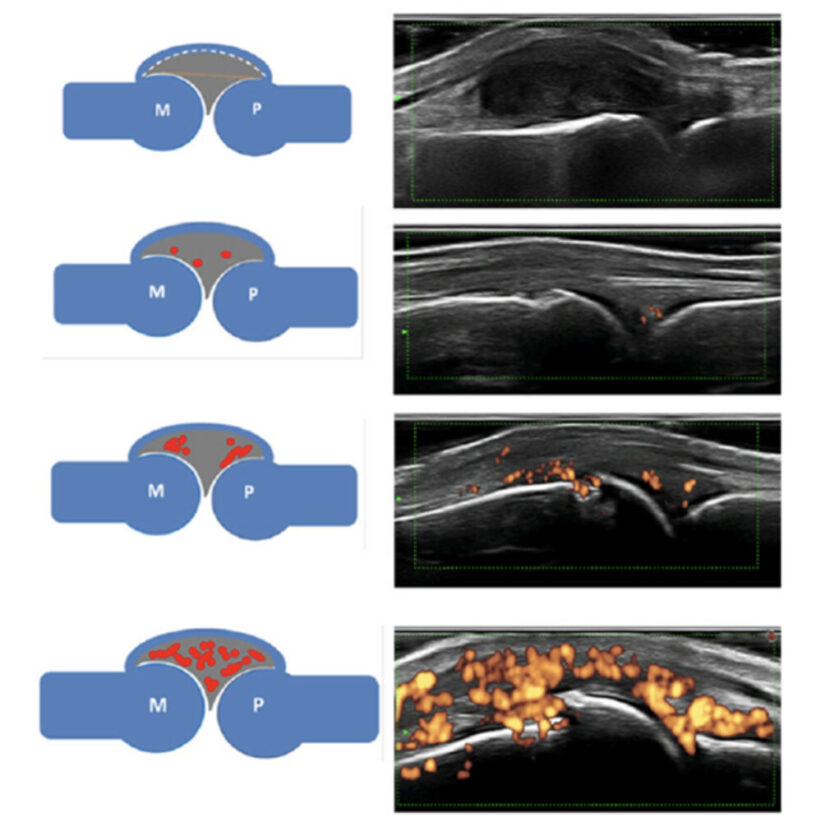
(2017年)
リウマチ薬
リウマチは自己免疫異常による関節滑膜の増生が主体の病変であるため、免疫抑制剤による全身療法が基本となります。
治療は抗リウマチ薬で病態を悪化させず改善させることが目的です。
リウマチに使用される薬剤には下記の4種類があります。軽い薬から始めて効果を診ていきます。一つの薬の効果の判断には1~3ヶ月かかります。
一度効いた薬も数年で効果が落ちることもあるため、2ヶ月毎の血液検査と滑膜炎の状態を超音波検査で診ていくことも大切になります。
最も重要な免疫抑制剤のMTXはジェネリックが発売されており安価な薬となっております。注射剤の生物学的製剤に匹敵する内服薬のJAK阻害薬は現在正規品のみで高価ですが、2025年頃にジェネリックが出ると予想されています。リウマチ治療をされている場合50歳以上では骨粗鬆症の治療も行っていくことが推奨です。
1. 非ステロイド抗炎症薬・ステロイド薬
2. 従来型抗リウマチ薬:免疫調整薬/免疫抑制薬
3. 生物学的製剤/サイトカイン阻害薬
4. 分子標的型合成抗リウマチ薬(JAK阻害薬)
| 代表的薬品名 | 形状 | 成分名 |
| セレコックス |  | 非ステロイド抗消炎薬 |
| プレドニゾロン | ステロイド薬 | |
| アザルフィジン |  | 免疫調整薬 サラゾスルファピリジン |
| ブシラミン リマチル |  | 免疫調整薬 ブシラミン |
| ケアラム |  | 免疫調整剤 イグラチモド |
| リウマトレックス |  | 免疫抑制薬 メトトレキセート(MTX) |
| フォリアミン |  | MTX補助剤:葉酸 |
| ブレディニン |  | 免疫抑制薬 ミゾリビン |
| ゼルヤンツ |  | JAK阻害薬 トファシチニブ |
| オルミエント |  | JAK阻害薬 パリシティニブ |
| スマイラフ |  | JAK阻害薬 ペフィシチニブ |
| リンヴォック |  | JAK阻害薬 ウパダシチニブ |
| ジセレカ |  | JAK阻害薬 フィルゴチニブ |
代表的生物学的製剤(サイトカイン阻害薬)
・疾患活動性にかかわらず1ヵ所でも進行性の”骨びらん”を認める場合には、生物学的製剤の適応となることがガイドラインに盛り込まれ、より早期から疾患活動性を厳重にコントロールする重要性が明確に示されました。
患者様の疾患活動性と進行の程度を早期に見極めて、臨床的寛解を目指し関節破壊の進行を止めること(構造的”寛解*”)が,現在のリウマチ治療のゴールであり実現可能な目標となったと言えます。
具体的には早い時期から薬物療法を開始し最高用量を使用しても炎症の制御が不十分であれば生物学的製剤を併用し、速やかに臨床的”寛解”までコントロールする必要があります。寛解の状況把握は今まで血液データのみでしたが、超音波検査装置の開発により簡単完全に30秒で検査が可能となりました。
・リウマチは女性に多く、20~40歳代の方に多く発症することから、結婚・妊娠・出産・育児など多くの問題に直面することになります。妊娠すると基本的にすべての抗リウマチ薬を中止せざる負えません。特にメトトレキサート(MTX)は胎児奇形の誘因となることが言われており内服中は妊娠できません。
妊娠希望となったら休薬し一定期間(少なくとも2-3生理周期)をおいてから妊娠にトライすることとなります。
抗リウマチ薬を中止した後はそれを補う形でステロイド少量経口投与を行います。妊娠中は関節リウマチの活動性が低くなることが知られておりますので少量でも十分安定して過ごせられる可能性があります。
| 代表的薬 | 投与方法 |
| インフリキシマブ | TNF阻害薬:点滴(ジェネリック有) |
| エタネルセプト | TNF阻害薬:皮下自己注射1週に1回(ジェネリック有) |
| アダリムマブ | TNF阻害薬:皮下注射2週に1回(ジェネリック有) |
| ナノゾラ | TNF阻害薬:皮下注射4週に1回 |
| アクテムラ | IL-6受容体拮抗薬:皮下注射2週に1回 |
| オレンシア | T細胞選択的共刺激調整剤:点滴4週間に1度 |